Divertikulinė storosios žarnos liga (2 dalis)
Gyd. Sandra Strainienė
Vilniaus universiteto ligoninės Santaros klinikų Hepatologijos, gastroenterologijos ir dietologijos centras
Komplikuota divertikulinė liga
Kraujuojantys divertikulai
Divertikulinė liga gali komplikuotis kraujavimu iš divertikulų, divertikulitu ar segmentiniu kolitu. Kraujavimas iš divertikulų pasireiškia apie 5–15 proc. atvejų, iš kurių trečdalis būna masyvūs. 50–90 proc. kraujavimų vyksta iš dešiniosios pusės divertikulų, nes dešinėje gaubtinės žarnos sienelė yra plonesnė, divertikulai turi platesnius kaklelius, yra didesni, platesnis kontaktas su vasa recta. Vienas pagrindinių požymių – beskausmė hematochezija (12). Dauguma (80–90 proc.) kraujavimų iš divertikulų sustoja savaime. Suteikiant skubiąją pagalbą, atliekamos eritrocitų masės transfuzijos. Kraujavimo šaltiniui patikslinti atliekama kompiuterinės tomografijos (KT) angiografija ar kolonoskopija. Sunkiais atvejais, esant nesėkmingam endoskopiniam gydymui ar embolizacijai, atliekama skubioji kolektomija.
Ūminis divertikulitas
Ūminis divertikulitas – tai bent vieno divertikulo uždegimas, pasireiškiantis 4–15 proc. pacientų, sergančių divertikulioze (12). Sergamumo divertikulitu dažnis didėja su amžiumi. Dažniausiai jį sukelia įstrigęs koprolitas ir dėl to išsivystęs mechaninis divertikulo pažeidimas. Uždegimas divertikulo ertmėje plinta į storosios žarnos gleivinę, tarpdivertikulinė gleivinė nepažeidžiama (32). 85 proc. pacientų serga nekomplikuotu divertikulitu, kuris dažniausiai pasireiškia pilvo skausmu kairiajame apatiniame pilvo kvadrante, karščiavimu ir leukocitoze. Taip pat gali išsivystyti tuštinimosi pobūdžio pokyčių, pykinimas, vėmimas, šlapinimosi sutrikimų, padidėja uždegiminiai rodikliai (33). 15 proc. pacientų divertikulitas gali sukelti komplikacijų – abscesus, perforacijas, flegmonas, gaubtinės žarnos fistules, žarnos susiaurėjimą ir nepraeinamumą ar peritonitą, 15–30 proc. pacientų ūminis divertikulitas recidyvuoja, tačiau pirmasis epizodas dažniausiai būna sunkiausias (2, 32, 34).
Pirmojo pasirinkimo tyrimas diagnozuojant divertikulitą ir jo komplikacijas – KT, naudojant kontrastinę medžiagą (7, 8, 11). Ūminis divertikulitas klasifikuojamas pagal modifikuotus Hincheyʼaus kriterijus remiantis KT radiniais (3 lentelė) (1, 35).
Kitas svarbus tyrimas įtariant ir diagnozuojant ūminį divertikulitą yra pilvo ultragarsinis tyrimas, tačiau jis pasižymi mažesniu jautrumu ir specifiškumu (4, 6–8, 11). Kontrastinis ultragarsas leidžia įvertinti periintestininę flegmoną ir realų absceso išplitimą. Jei abscesas >3 cm, galimas absceso drenavimas kontroliuojant ultragarsu. Ultragarsinis tyrimas naudingas konservatyviai gydomų pacientų būklei stebėti (11).
3 lentelė. Ūminio divertikulito klasifikacija pagal Hincheyʼaus kriterijus (1, 35)
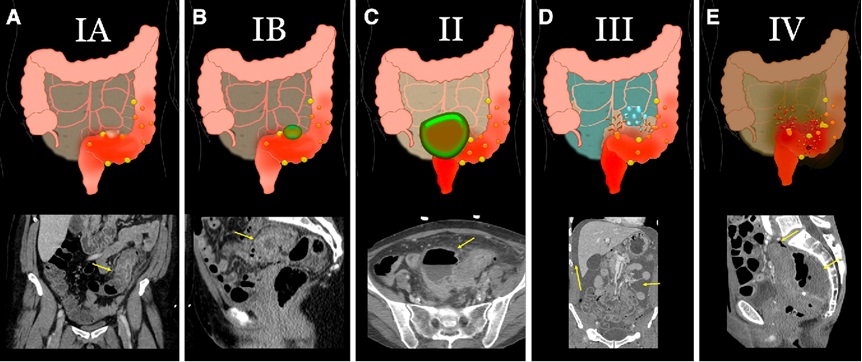
| 0 stadija – kliniškai lengvas | ||||
| IA stadija | IB stadija | II stadija | III stadija | IV stadija |
| Perikolinis uždegimas, flegmona | Perikolinis, mezokolinis abscesasIntraabdominalinis, dubens, retroperitoninis ar tolimas abscesasGeneralizuotas pūlingas peritonitasFekalinis peritonitas | |||
Prieš 10 metų antibiotikai buvo neatsiejama net ir lengvo divertikulito gydymo dalis. Buvo manoma, kad divertikulitas vystosi dėl divertikulo obstrukcijos sukeltų gleivinės pažeidimų, mikroperforacijos ir bakterijų translokacijos. Tačiau atsirado naujų hipotezių, teigiančių, kad divertikulitas yra uždegiminis procesas, o ne infekcinė būklė (1, 2, 11). Naujausių tyrimų duomenimis, antibiotikai nepagreitina sveikimo ir nesumažina komplikacijų skaičiaus sergant lengvos formos divertikulitu (11). Šiuo metu rutiniškai antibiotikų skirti nekomplikuotam divertikulitui gydyti nerekomenduojama. Nekomplikuotas Hincheyʼaus 0–IA stadijos ūminis divertikulitas gali būti gydomas ambulatoriškai (2 pav.) (2, 11, 36). Gydymas stacionare indikuotinas, jei yra vienas ir daugiau iš šių kriterijų (37, 38):
• sepsis;
• mikroperforacija (KT stebimi keli oro burbuliukai greta storosios žarnos dubenyje ar flegmona);
• imunosupresija (blogai kontroliuojamas cukrinis diabetas, lėtinis didelių steroidų dozių vartojimas, imunosupresinių vaistų vartojimas, žmogaus imunodeficito viruso infekcija, B ar T limfocitų imunodeficitas);
• febrilus karščiavimas – >39 oC;
• ryški leukocitozė;
• stiprus pilvo skausmas ar difuzinis peritonitas;
• vyresnis amžius (>80 metų);
• negalėjimas vartoti geriamųjų vaistų ar gerti skysčių;
• nesėkmingas ambulatorinis gydymas.
Tyrimų duomenimis, karščiavimas, leukocitozė ir stiprus pilvo skausmas nebuvo susiję su ambulatorinio gydymo nesėkme, todėl šiais atvejais reikia atsižvelgti į klinikinės situacijos visumą (37). Dėl peroralinės antibiotikų terapijos sprendžiama individuliai. Esant generalizuotos infekcijos požymių ar rizikos veiksnių, gali būti skiriamas ciprofloksacinas 500 mg 2 k./d. kartu su metronidazolu 250–500 mg 3 k./d., amoksicilinas / klavulano rūgštis 1 g 2 k./d. 7–10 dienų. Per 2–3 paras simptomai turi palengvėti. Namuose gydomą pacientą reikia įspėti nedelsiant kreiptis į gydymo įstaigą, jei būklė dinamikoje blogėja – pilvo skausmai stiprėja, tampa pastovūs, pacientas febriliai karščiuoja (2, 11).
2 pav. Ūminio divertikulito gydymas (39)
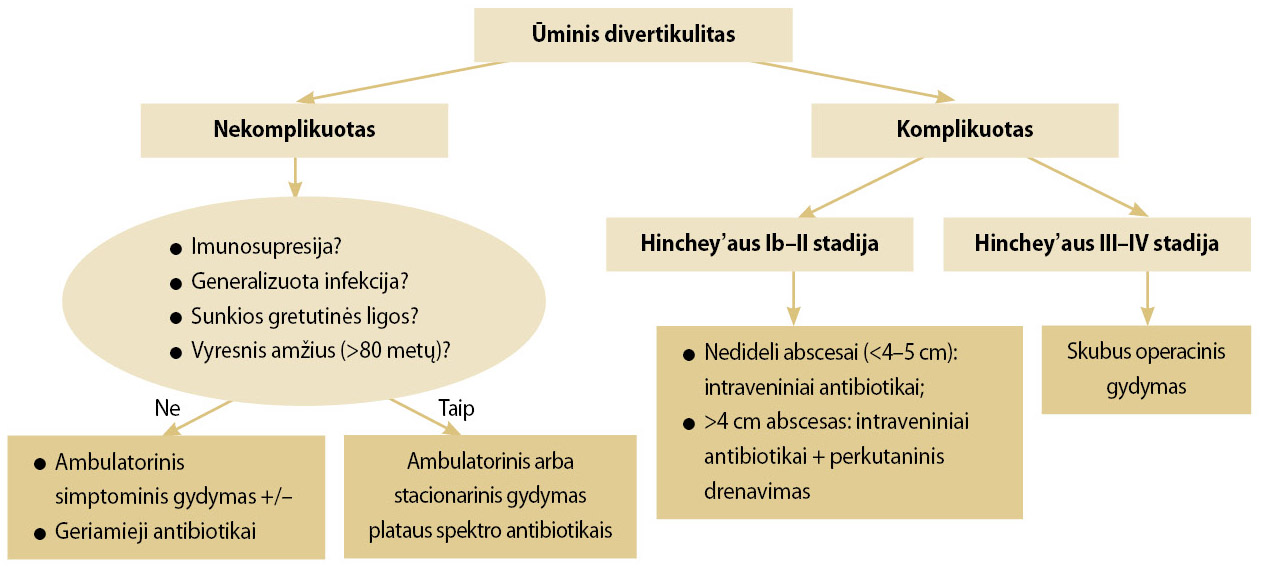
Komplikuoto divertikulito gydymas priklauso nuo jo sunkumo (4–11). Komplikuotą divertikulitą galima įtarti, jei C reaktyviojo baltymo koncentracija viršija 150 mg/l (11). Hincheyʼaus IB–II stadijos ūminis divertikulitas gydomas stacionare, taikant skysčių infuzinę terapiją ir sisteminę antibiotikų terapiją, veikiančią aerobinius ir anaerobinius sukėlėjus (2, 11, 36). Nenustatyta, kurie antibiotikai veiksmingesni. Dažniausiai rekomenduojama skirti ciprofloksaciną (500 mg 2 k./d. per os arba 200 mg 2 k./d. į veną) kartu su metronidazolu (250–500 mg 3 k./d. per os arba 500 mg 3 k./d. į veną), amoksiciliną su klavulano rūgštimi (1 000/200 mg 3–4 k./d. į veną), piperaciliną / tazobaktamą (4,5 g 4 k./d. į veną) (2). Konservatyvusis gydymas sėkmingas apie 70 proc. atvejų (40). Didesnius kaip 4 cm pūlinius rekomenduojama drenuoti perkutaniškai. Chirurginis gydymas taikomas išsėmus konservatyviojo gydymo galimybes ir esant Hincheyʼaus III–IV stadijos ūminiam divertikulitui (2 pav.) (8, 11).
Segmentinis su divertikulais susijęs kolitas
Segmentinis su divertikulais susijęs kolitas yra lėtinis storosios žarnos uždegimas, išsivystęs kaip divertikuliozės padarinys. Dažnis siekia 0,3–1,3 proc. (41). Būklę svarbu diferencijuoti su uždegiminėmis žarnyno ligomis, nes segmentiniam kolitui nereikalingas ilgalaikis medikamentinis gydymas. Tiesioji žarna, dešinioji gaubtinės žarnos dalis lieka nepažeista. Padidėja uždegiminiai rodikliai (CRB, leukocitozė), kalprotektinas. Diagnostikai atliekama kolonoskopija su biopsijomis, pilvo ultragarsinis tyrimas ar pilvo KT. Lengvos eigos liga gydoma antibiotikais (ciprofloksacinu ir metronidazolu 7 dienas), mesalazinu (2,4–3,2 g/d. 4 savaites, vėliau – 1,6 g/d.) ir probiotikais. Sunkesniais atvejais reikalingi sisteminiai gliukokortikoidai ar navikų nekrozės faktoriaus alfa inhibitoriai (11). Ligos eiga gerybinė, tačiau 12 proc. atvejų operuojama, 8 proc. pereina į opinį kolitą (41).
Pirminė ūminio divertikulito profilaktika
Pirminei ūminio divertikulito profilaktikai galima skirti skaidulomis papildytą dietą, rifaksiminą ir mesalaziną (7–9). Daug skaidulinių medžiagų vartojantys asmenys turi mažesnę divertikuliozės ir divertikulito riziką. Nustatyta, kad vegetarams divertikulinės ligos rizika yra 31 proc. mažesnė nei valgantiesiems mėsą (42). Labiausiai divertikuliozės riziką mažina grūduose ir vaisiuose esančios skaidulinės medžiagos (43). Europos gairėse rekomenduojama skaidulomis papildytą dietą ūminio divertikulito profilaktikai (5–9). Daugumos atliktų tyrimų duomenys rodo, kad rifaksiminą skiriant kartu su skaidulomis pasiekiama geresnių rezultatų (23, 26, 44), sumažėja divertikulito atvejų, todėl rekomenduojama taikyti sudėtinį profilaktinį gydymą (5–9, 11).
Duomenų apie mesalazino efektyvumą mažinant ūminio divertikulito dažnį nepakanka, todėl šiuo metu pirminei profilaktikai jis nėra rekomenduojamas (7 ,44).
Antrinė ūminio divertikulito profilaktika
Antrinei ūminio divertikulito profilaktikai gali būti skiriamas rifaksiminas arba mesalazinas. Atliktoje analizėje nustatyta, kad cikliškas rifaksimino vartojimas kartu su skaidulomis efektyviau apsaugo nuo ūminio divertikulito atkryčių nei vien tik skaidulos (atkryčio dažnis atitinkamai buvo 10,4 proc. ir 19,3 proc.; p=0,033) (44). Cikliškas rifaksimino vartojimas efektyvesnis nei placebas (ūmino divertikulito atkryčio dažnis po 1 metų atitinkamai 10 proc. ir. 67 proc.) (45). Europos gairėse (5–9) nurodoma, kad rifaksiminas mažina divertikulito pasikartojimo riziką, tačiau Vokietijos (6) ir JAV (10) gairėse rifaksiminas antrinei profilaktikai nėra rekomenduoja.
Tyrimų duomenimis, mesalazinas nuo ūminio divertikulito atkryčio neapsaugo (46–48), todėl daugumoje gairių (6–10) jo skyrimas antrinei ūminio divertikulito profilaktikai nėra rekomenduojamas.
Išvados
Storosios žarnos divertikulinės ligos atvejų pasaulyje daugėja. Per pastaruosius 5–6 metus mėginta sudaryti įrodymais pagrįstas šios ligos gydymo ir profilaktikos rekomendacijas. Esami duomenys apie SNDL gydymą, pirminę bei antrinę ūminio divertikulito prevenciją yra nevienareikšmiai ir dažnai pagrįsti nekontroliuojamaisiais tyrimais. Asimptominės divertikuliozės gydyti nereikia, SNDL gydymui efektyviausia cikliškai skirti rifaksiminą kartu su skaidulomis papildyta dieta arba mesalaziną. Pirminei ūminio divertikulito profilaktikai rekomenduojama skirti rifaksiminą kartu su skaidulomis papildyta dieta. SNDL gydymą ir profilaktiką riboja didelė rifaksimino kaina. Be to, šis vaistas nėra registruotas Lietuvoje.
Priimtas sprendimas, kad nekomplikuotam divertikulitui gydyti rutiniškai antibiotikų skirti nereikia, antibiotikai turi būti skiriami selektyviai. Tuo tarpu sergant komplikuotu divertikulitu antibiotikai yra vienas svarbiausių gydymo metodų.
Leidinys "Internistas" Nr. 3 2020 m.
LITERATŪRA
1. Lanas A, Abad-Baroja D, Lanas-Gimeno A. Progress and challenges in the management of diverticular disease: which treatment? Therap Adv Gastroenterol. 2018;11:175628481878905.
2. Carabotti M, Annibale B. Treatment of diverticular disease: An update on latest evidence and clinical implications. Drugs Context. 2018;7.
3. Etzioni DA, Mack TM, Beart RW, Kaiser AM. Diverticulitis in the United States: 1998-2005: changing patterns of disease and treatment. Ann Surg. 2009;249(2):210-217.
4. Andersen JC, Bundgaard L, Elbrønd H, Laurberg S, Walker LR, Støvring J. Danish national guidelines for treatment of diverticular disease. Dan Med J. 2012;59(5).
5. Andeweg CS, Mulder IM, Felt-Bersma RJF, et al. Guidelines of diagnostics and treatment of acute left-sided colonic diverticulitis. Dig Surg. 2014;30(4-6):278-292.
6. Kruis W, Germer CT, Leifeld L. Diverticular disease: Guidelines of the German society for gastroenterology, digestive and metabolic diseases and the German society for general and visceral surgery. Digestion. 2014;90(3):190-207.
7. Cuomo R, Barbara G, Pace F, et al. Italian consensus conference for colonic diverticulosis and diverticular disease. United Eur Gastroenterol J. 2014;2(5):413-442.
8. Binda GA, Cuomo R, Laghi A, et al. Practice parameters for the treatment of colonic diverticular disease: Italian Society of Colon and Rectal Surgery (SICCR) guidelines. Tech Coloproctol. 2015;19(10):615-626.
9. Pietrzak A, Bartnik W, Szczepkowski M, et al. Polish interdisciplinary consensus on diagnostics and treatment of colonic diverticulosis (2015). Pol Prz Chir Polish J Surg. 2015;87(4):203-220.
10. Stollman N, Smalley W, Hirano I. American Gastroenterological Association Institute Guideline on the Management of Acute Diverticulitis. Gastroenterology. 2015;149(7):1944-1949.
11. Tursi A, Brandimarte G, Mario F Di, et al. International Consensus on Diverticulosis and Diverticular Disease. Statements from the 3rd International Symposium on Diverticular Disease. J Gastrointestin Liver Dis. 2019;28:57-65.
12. Pemberton JH. Colonic diverticulosis and diverticular disease: Epidemiology, risk factors, and pathogenesis. In: Grover S, ed. UpToDate. Waltham Mass, UpToDate; 2019. https://www.uptodate.com/contents/colonic-diverticulosis-and-diverticular-disease-epidemiology-risk-factors-and-pathogenesis.
13. Böhm SK. Risk Factors for Diverticulosis, Diverticulitis, Diverticular Perforation, and Bleeding: A Plea for More Subtle History Taking. Visc Med. 2015;31(2):84-94.
14. Strate LL, Modi R, Cohen E, Spiegel BMR. Diverticular disease as a chronic illness: Evolving epidemiologic and clinical insights. Am J Gastroenterol. 2012;107(10):1486-1493.
15. Camilleri M, Sandler RS, Peery AF. REVIEW Etiopathogenetic Mechanisms in Diverticular Disease of the Colon. Cell Mol Gastroenterol Hepatol. 2020;9:15-32.
16. Tursi A, Elisei W, Brandimarte G, et al. Musosal tumour necrosis factor α in diverticular disease of the colon is overexpressed with disease severity. Color Dis. 2012;14(5).
17. Spiller R. Is It Diverticular Disease or Is It Irritable Bowel Syndrome? Dig Dis. 2012;30(1):64-69.
18. Cuomo R, Barbara G, Andreozzi P, et al. Symptom patterns can distinguish diverticular disease from irritable bowel syndrome. Eur J Clin Invest. August 2013:n/a-n/a.
19. Cremon C, Bellacosa L, Barbaro MR, Cogliandro RF, Stanghellini V, Barbara G. Diagnostic challenges of symptomatic uncomplicated diverticular disease. Minerva Gastroenterol Dietol. 2017;63(2):119-129.
20. Slavin J. Fiber and Prebiotics: Mechanisms and Health Benefits. Nutrients. 2013;5(4):1417-1435.
21. David LA, Maurice CF, Carmody RN, et al. Diet rapidly and reproducibly alters the human gut microbiome. Nature. 2014;505(7484):559-563.
22. Carabotti M, Annibale B, Severi C, Lahner E. Role of Fiber in Symptomatic Uncomplicated Diverticular Disease: A Systematic Review. Nutrients. 2017;9(2):161.
23. Bianchi M, Festa V, Moretti A, et al. Meta-analysis: long-term therapy with rifaximin in the management of uncomplicated diverticular disease. Aliment Pharmacol Ther. 2011;33(8):902-910.
24. Sanders ME. Probiotics: Definition, Sources, Selection, and Uses. Clin Infect Dis. 2008;46(s2):S58-S61.
25. Lahner E, Bellisario C, Hassan C, Zullo A, Esposito G, Annibale B. Probiotics in the treatment of diverticular disease. A systematic review. J Gastrointest Liver Dis. 2016;25(1):79-86.
26. Cuomo R, Barbara G, Annibale B. Rifaximin and diverticular disease: Position paper of the Italian Society of Gastroenterology (SIGE). Dig Liver Dis. 2017;49(6):595-603.
27. Stallinger S, Eller N, Högenauer C. Non-interventional study evaluating efficacy and tolerability of rifaximin for treatment of uncomplicated diverticular disease. Wien Klin Wochenschr. 2014;126(1-2):9-14.
28. Moniuszko A, Rydzewska G. The effect of cyclic rifaximin therapy on symptoms of diverticular disease from the perspective of the gastroenterology outpatient clinic: A “real-life” study. Prz Gastroenterol. 2017;12(2):145-151.
29. Barbara G, Cremon C, Barbaro MR, Bellacosa L, Stanghellini V. Treatment of diverticular disease with aminosalicylates: The evidence. J Clin Gastroenterol. 2016;50:S60-S63.
30. Kruis W, Meier E, Schumacher M, Mickisch O, Greinwald R, Mueller R. Randomised clinical trial: mesalazine (Salofalk granules) for uncomplicated diverticular disease of the colon - a placebo-controlled study. Aliment Pharmacol Ther. 2013;37(7):680-690.
31. Tursi A, Brandimarte G, Elisei W, et al. Randomised clinical trial: mesalazine and/or probiotics in maintaining remission of symptomatic uncomplicated diverticular disease - a double-blind, randomised, placebo-controlled study. Aliment Pharmacol Ther. 2013;38(7):741-751.
32. Shahedi K, Fuller G, Bolus R, et al. Long-term Risk of Acute Diverticulitis Among Patients With Incidental Diverticulosis Found During Colonoscopy. 2013.
33. Parra-Blanco A. Colonic Diverticular Disease: Pathophysiology and Clinical Picture. Digestion. 2006;73(1):47-57.
34. Tursi A, Picchio M, Elisei W, Di Mario F, Scarpignato C, Brandimarte G. Management of patients with diverticulosis and diverticular disease:consensus statements from the 2nd international symposium on diverticular disease. In: Journal of Clinical Gastroenterology. Vol 50. Lippincott Williams and Wilkins; 2016:S101-S107.
35. Bates DDB, Fernandez MB, Ponchiardi C, et al. Surgical management in acute diverticulitis and its association with multi-detector CT, modified Hinchey classification, and clinical parameters. Abdom Radiol. 2018;43(8):2060-2065.
36. Biondo S, Lopez Borao J, Millan M, Kreisler E, Jaurrieta E. Current status of the treatment of acute colonic diverticulitis: a systematic review. Color Dis. 2012;14(1):e1-e11.
37. Pemberton JH. Acute colonic diverticulitis: Medical management. In: Weiser M, ed. UpToDate. Waltham Mass, UpToDate; 2019. https://www.uptodate.com/contents/acute-colonic-diverticulitis-medical-management?topicRef=1379&source=see_link.
38. Feingold D, Steele SR, Lee S, et al. Practice parameters for the treatment of sigmoid diverticulitis. Dis Colon Rectum. 2014;57(3):284-294.
39. Gargallo Puyuelo CJ, Sopeña F, Lanas Arbeloa A. Colonic diverticular disease. Treatment and prevention. Gastroenterol Hepatol. 2015;38(10):590-599.
40. Ambrosetti P, Chautems R, Soravia C, Peiris-Waser N, Terrier F. Long-term outcome of mesocolic and pelvic diverticular abscesses of the left colon: A prospective study of 73 cases. Dis Colon Rectum. 2005;48(4):787-791.
41. Mann NS, Hoda KK. Segmental colitis associated with diverticulosis: Systematic evaluation of 486 cases with meta-analysis. Hepatogastroenterology. 2012;59(119):2119-2121.
42. Crowe FL, Appleby PN, Allen NE, Key TJ. Diet and risk of diverticular disease in Oxford cohort of European Prospective Investigation into Cancer and Nutrition (EPIC): Prospective study of British vegetarians and non-vegetarians. BMJ. 2011;343(7817).
43. Crowe FL, Balkwill A, Cairns BJ, et al. Source of dietary fibre and diverticular disease incidence: A prospective study of UK women. Gut. 2014;63(9):1450-1456.
44. Maconi G, Barbara G, Bosetti C, Cuomo R, Annibale B. Treatment of Diverticular Disease of the Colon and Prevention of Acute Diverticulitis: A Systematic Review. Dis Colon Rectum. 2011;54(10):1326-1338.
45. Lanas A, Ponce J, Bignamini A, Mearin F. One year intermittent rifaximin plus fibre supplementation vs. fibre supplementation alone to prevent diverticulitis recurrence: A proof-of-concept study. Dig Liver Dis. 2013;45(2):104-109.
46. Raskin JB, Kamm MA, Jamal MM, et al. Mesalamine did not prevent recurrent diverticulitis in phase 3 controlled trials. Gastroenterology. 2014;147(4):793-802.
47. Kruis W, Kardalinos V, Eisenbach T, et al. Randomised clinical trial: mesalazine versus placebo in the prevention of diverticulitis recurrence. Aliment Pharmacol Ther. 2017;46(3):282-291.
48. Carter F, Alsayb M, Marshall JK, Yuan Y. Mesalamine (5-ASA) for the prevention of recurrent diverticulitis. Cochrane Database Syst Rev. October 2017.

