Vitamino D nepakankamumas: klinikiniai simptomai, diagnostikos, gydymo ir prevencijos rekomendacijos
Parengė gyd. Urtė Sakalytė
Įvadas
Vitamino D nepakankamumas vienu ar kitu gyvenimo tarpsniu paliečia apie 50 proc. viso pasaulio gyventojų (1). Skaičiuojama, kad apie 1 mlrd. žmonių pasaulyje vienaip ar kitaip paliečia vitamino D trūkumas. Ši vitamino D hipovitaminozės pandemija siejama su kintančiu žmonių gyvenimo būdu, įvairiais išoriniais veiksniais, dėl kurių sumažėja lauke ir saulės šviesoje praleidžiamas laikas, o kartu mažėja ir vitamino D sintezė odoje.
Vitamino D nepakankamumas yra svarbi visuomenės sveikatos problema – šio vitamino trūkumas aprašomas kaip savarankiškas bendro pasaulio gyventojų mirtingumo rizikos veiksnys (2). 2007 metais paskelbtos metaanalizės duomenimis, vitamino D preparatų vartojimas yra siejamas su kliniškai reikšmingai sumažėjusiu asmenų mirtingumu (3). Atliekami įvairūs moksliniai tyrimai kaskart pateikia vis daugiau duomenų apie galimą vitamino D teigiamą poveikį onkologinių, kradiovaskulinių, autoimuninių, infekcinių ligų, depresijos prevencijai ar gydymui.
Šiame straipsnyje apžvelgsime vitamino D stokos klasifikaciją, klinikinius simptomus, diagnostikos, gydymo ir prevencijos rekomendacijas suaugusiems pacientams.
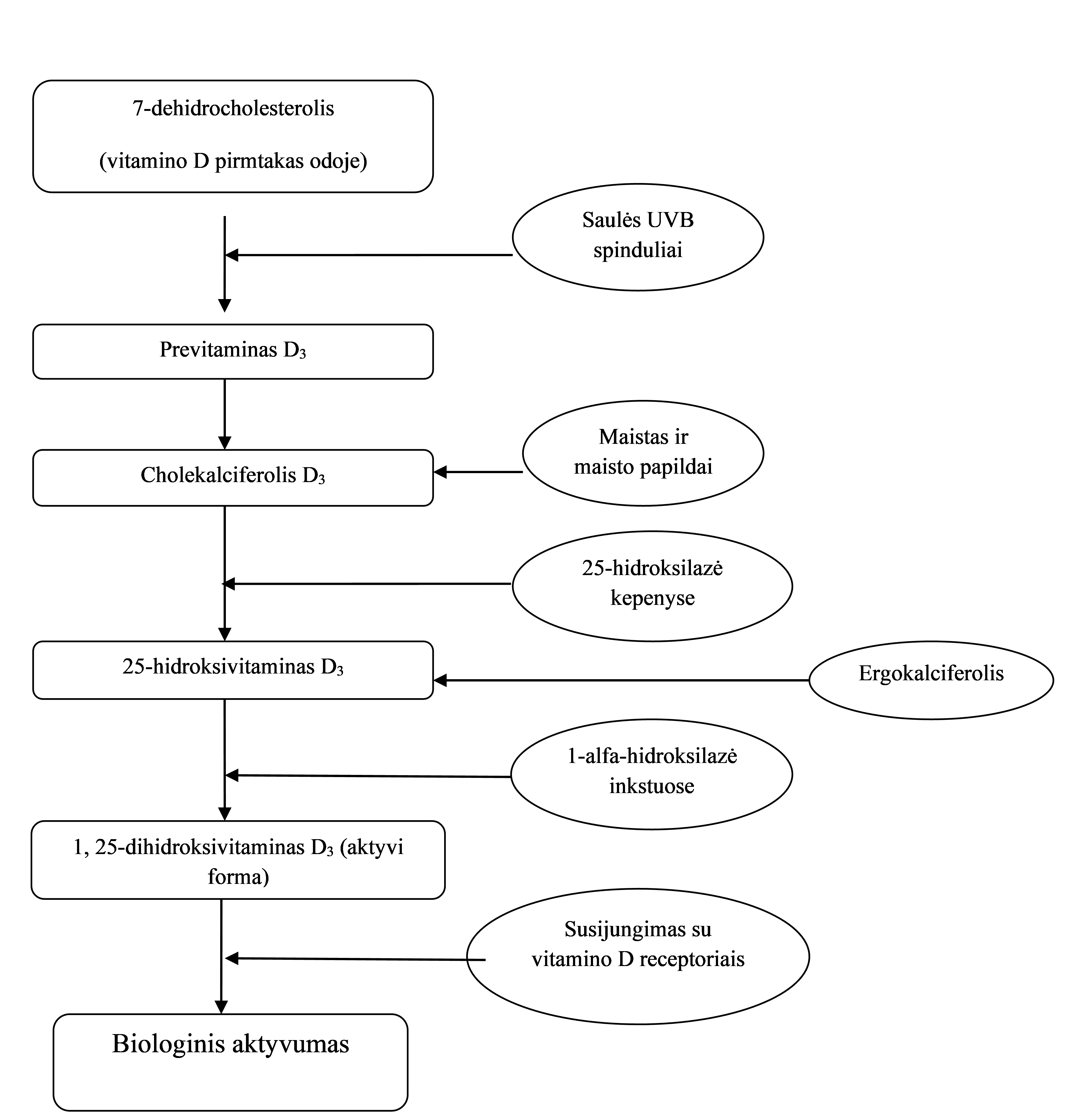
Vitamino D sintezė ir fiziologija
Vitaminas D yra vienasriebaluose tirpių vitaminų (A, D, E, K). Yra skiriamos 2 vitamino D formos – vitaminas D2 ir D3. Vitaminas D2, kitaip vadinamas ergokalciferoliu, yra gaunamas su vitaminais papildytu ar augaliniu maistu, maisto papildais. Vitaminas D3, kitaip vadinamas cholekalciferoliu, gaunamas kartu su maistu – riebia žuvimi, kiaušiniais, menkių kepenų aliejumi, maisto papildais. Vitaminas D3, cholekalciferolis, yra gaminamas žmogaus odoje veikiant saulės ultravioletiniams (UV) spinduliams.
Vitamino D trūkumas
Plačiausiai žinomas vitamino D nepakankamumo padarinys – vaikų rachitas ir suaugusiųjų osteomaliacija. Daugelyje išsivysčiusių šalių vitamino D trūkumas, pasireiškiantis hipokalcemija ir / ar hipofosfatemija, rachitu ar osteomaliacija, yra retas. Subklinikinis nedidelis vitamino D trūkumas dažnai nustatomas net ir išsivysčiusiose šalyse ir yra susijęs su padidėjusia osteoporozės, griuvimų ir galimų lūžių rizika. Vitamino D nepakankamumo padarinių ir išraiškų yra ir daugiau, jos apima įvairias skeleto, metaboles, onkologines, kardiovaskulines, autoimunines, infekcines ligas, kognityvinius sutrikimus.
Vitamino D trūkumo priežastys
Gali būti skiriamos įvairios vitamino D trūkumo priežastys: sumažėjęs vitamino D turinčio maisto produktų vartojimas, sumažėjusi kalcio absorbcija žarnyne, per trumpas laikas, praleidžiamas tiesioginėje saulės šviesoje, pagreitėjęs katabolizmas kepenyse, sumažėjusi endogeninė vitamino D sintezė, sumažėjęs organų taikinių jautrumas vitaminui D.
Vitamino D nepakankamumo rizikos grupės
• Vyresnio amžiaus žmonės: senstant mažėja ir lėtėja vitamino D sintezė odoje, vis mažiau laiko praleidžiama lauke ir saulės šviesoje.
• Šiaurės platumų gyventojai, kuriuos dėl geografinių priežasčių pasiekia mažiau saulės šviesos. Vėsesnio klimato šalyse vitamino D gamyba odoje žiemą beveik nevyksta (4).
• Tamsi oda: tokioje odoje yra daugiau pigmento melanino, sugeriančio saulės šviesą ir trukdančio vitamino D sintezei.
• Šiltuoju metų laiku daugelio žmonių naudojamas apsauginis kremas nuo saulės, kurio SPF 30, vitamino D sintezę odoje sumažina daugiau kaip 95 proc.
• Nutukę asmenys: didesnis nei 30 kūno masės indeksas yra siejamas su sumažėjusia vitamino D koncentracija kraujyje (5). Didesnis poodinis riebalinis sluoksnis kaupia daugiau vitamino D ir sumažina jo išskyrimą į kraujotaką.
• Asmenys, kuriems atliktos bariatrinės skrandžio apylankos operacijos, nes yra apeinama dalis plonosios žarnos, kurioje absorbuojamas vitaminas D.
• Asmenys, vartojantys medikamentus, galinčius paspartinti vitamino D katabolizmą. Kortikosteroidai gali sumažinti kalcio absorbciją, todėl sutrinka ir vitamino D apykaita. Orlistatas, cholestiraminas gali sumažinti vitamino D preparatų įsisavinimą, todėl kartu su vitaminu D turi būti vartojami kelių valandų skirtumu.
• Ilgą laiką hospitalizuoti arba gyvenantys globos ar slaugos namuose asmenys, nes jie per mažai gauna saulės šviesos.
• Asmenys, kuriems nustatyta osteoporozė.
• Asmenys, kuriems dėl įvairių priežasčių yra išsivysčiusi malabsorbcija.
Šiems rizikos grupėje esantiems asmenims tikslinga išmatuoti vitamino D koncentraciją serume ir prireikus skirti atitinkamą šio vitamino dozę. Po kelių mėnesių reikėtų patikrinti, ar pasiekta reikiama vitamino D koncentracija.
Vitamino D nepakankamumo pasireiškimas
Klinikinis vitamino D nepakankamumo pasireiškimas priklauso nuo vitamino trūkumo sunkumo laipsnio ir tokio kliniškai reikšmingo trūkumo trukmės. Daugeliui pacientų, kuriems nustatomas nedidelis ar vidutinis (37,5–50 nmol/l) vitamino D nepakankamumas, specifinių simptomų nepasireiškia. Tokiu atveju serume dažniausiai nustatoma normali kalcio, fosforo ir šarminės fosfatazės koncentracija. Iš pacientų, kuriems nustatomas vitamino D koncentracijos sumažėjimas iki 25–50 nmol/l, net 40–51 proc. nustatoma padidėjusi parathormono (PTH) koncentracija serume (6). Pacientams, kuriems, be vitamino D nepakankamumo, stebimas ir antrinis PTH padidėjimas, padidėja kaulų tankio sumažėjimo rizika (7, 8).
Esant ilgalaikiam ir sunkiam vitamino D nepakankamumui, sumažėja kalcio ir fosforo absorbcija žarnyne, išsivysto hipokalcemija, vėliau – antrinis hiperparatiroidizmas, fosfaturija, kaulų demineralizacija, osteomaliacija suaugusiesiems, o vaikams – rachitas ir osteomaliacija. Kartu gali pasireikšti kaulų skausmas ir jautrumas, raumenų silpnumas, kaulų lūžiai.
Pacientams, kuriems nustatoma iki 25–50 nmol/l sumažėjusi vitamino D koncentracija, papildomi tyrimai nėra reikalingi.
Pacientams, kuriems nustatoma mažesnė nei 25 nmol/l vitamino D koncentracija, reikalinga papildomai ištirti kalcio, fosforo ir kitų elektrolitų, šarminės fosfatazės, PTH, kreatinino koncentraciją kraujyje, nustatyti audinių transglutaminazių buvimą, siekiant įvertinti dėl galimos celiakijos.
Ekstraskeletinis vitamino D nepakankamumas ir klinikinė vitamino D preparatų vartojimo nauda
Be nepakeičiamo vaidmens kalcio ir griaučių sistemos medžiagų apykaitoje, vitaminas D reguliuoja daugelį kitų ląstelių funkcijų. Vitamino D receptorių (VDR) yra beveik visose žmogaus ląstelėse, turinčiose branduolį. Be to, bent 10 skirtingų audinių ekspresuoja alfa-1 hidroksilazę – fermentą, konvertuojantį vitaminą D į jo biochemiškai aktyvią formą, todėl ši medžiaga gali būti generuojama ir parakrininiu keliu.
• Kardiovaskulinės ligos – vitamino D stoka yra siejama su padidėjusiu koronarinės širdies ligos, miokardo infarkto, širdies nepakankamumo ir insulto paplitimu. 19 prospektyvinių studijų analizėje pastebėta, kad 25-hidroksivitamino D (25(OH)D) koncentracijai serume didėjant nuo 20 nmol/l iki 60 nmol/l, širdies ir kraujagyslių ligų rizika mažėja atvirkščiai proporcingai (9). Toks apsauginis poveikis siejamas su antiuždegiminiu vitamino D poveikiu.
• Lūžių prevencija. Kai kurių tyrimų duomenimis, vitamino D maisto papildų vartojimas, siekiant tikslinės vitamino D koncentracijos kraujyje nuo 70 nmol/l iki 99 nmol/l, kliniškai reikšmingai sumažino lūžių riziką (10–12). Kitoje studijoje nustatyta, kad didelių dozių vitamino D vartojimas, kai pasiekiama didesnė nei 100 nmol/l nuolatinė 25(OH)D koncentracija, yra siejamas su didesne lūžių rizika (13).
• Onkologinės ligos – saulės UVB spinduliuotė yra svarbiausias aplinkos rizikos veiksnys odos vėžiui išsivystyti. Kadangi saulės spinduliuotė yra ir pirminis vitamino D šaltinis, mokslininkai siekia nustatyti, kokį vaidmenį vitaminas D atlieka vystantis odos vėžiui. Bandoma nustatyti, kokio stiprumo ir trukmės saulės spindulių ekspocizija leistų palaikyti pageidaujamą vitamino D koncentraciją serume, nesukeliant odos nudegimo pavojaus. Yra atlikta keletas tyrimų, mėginusių įrodyti apsauginę vitamino D naudą vystantis storosios žarnos, krūtų ar prostatos vėžiui, tačiau šios temos kol kas nėra išsamiai išnagrinėtos, patikimų duomenų negauta (14, 15).
• Imuninė sistema – vitaminas D turi nemažai įtakos beveik visoms imuninės sistemos ląstelėms. Antigeną pateikiančios ląstelės, tokios kaip dendritinės ląstelės, makrofagai, T ir B limfocitai, ekspresuoja VDR. VDR – vitamino D endokrininė sistema, esant tam tikroms sąlygoms, gali reguliuoti daugelį įgimtojo ir įgytojo imuniteto aspektų. Aktyvi vitamino D forma, 1,25-dihidroksivitaminas D, yra dendritinių ląstelių brendimo inhibitorius, todėl jis gali veikti kaip imunomoduliatorius, mažinantis įgytosios imuninės sistemos aktyvavimą. Dėl šių priežasčių, nustačius vitamino D trūkumą, teoriškai gali padidėti autoimuninių ligų išsivystymo rizika (16).
• Infekcinės ligos – vitamino D stoka siejama su padidėjusia rizika sirgti viršutinių ar apatinių kvėpavimo takų infekcijomis. 25 klinikinių tyrimų metaanalizėje nustatyta, kad vitamino D papildų vartojimas kiek sumažino ūminių viršutinių kvėpavimo takų infekcijų riziką, palyginti su placebo grupe (40,3 proc. vs. 42,2 proc., PI 0,81–0,96) (17).
• Depresija. Vitaminas D svarbus reguliuojant adrenalino, noradrenalino ir dopamino sintezę smegenyse, nes VDR yra aptinkama antinksčių žievėje. Manoma, kad vitaminas D gali apsaugoti nuo serotonino ir dopamino išeikvojimo. Tyrimai šioje srityje yra pradėti neseniai, todėl tikslių skaičių ir išvadų nepateikiama. Svarstoma, kad vitamino D stoka gali būti susijusi su 8–14 proc. padidėjusia rizika sirgti depresija.
• Cukrinis diabetas. Nustatyta, kad esant didesnei nei 80 nmol/l vitamino D koncentracijai serume rizika susirgti 2 tipo cukriniu diabetu buvo net 43 proc. mažesnė nei tiems, kuriems nustatyta mažesnė nei 45 nmol/l vitamino D koncentracija. Manoma, kad sergantiesiems 2 tipo cukriniu diabetu vitaminas D pagerina kasos beta ląstelių aktyvumą ir ląstelių jautrumą insulinui. Vystantis 1 tipo cukriniam diabetui, vitamino D apsauga aiškinama imuninės sistemos moduliavimu (18).
• Nutukimas. Nutukusiems asmenims, sergantiems ir 2 tipo cukriniu diabetu, dažnai nustatoma sumažėjusi vitamino D koncentracija serume, tačiau šis ryšys kol kas nėra paaiškintas. Daugelyje su žmonėmis atliktų tyrimų nutukimas vienaip ar kitaip yra siejamas su sumažėjusia 25(OH)D koncentracija (19).
• Nėštumas. Sumažėjusi vitamino D koncentracija serume perinataliniu laikotarpiu gali turėti trumpalaikių (pvz., preeklampsija) ir ilgalaikių padarinių (pvz., vaisiaus kaulų, autoimuninės, alerginės ligos). Vienoje studijoje pastebėta, kad nepakankama 25(OH)D koncentracija yra siejama su gestacinio diabeto, preeklampsijos, mažo gestacinio kūdikio amžiaus rizika (20).
Vitamino D koncentracijos serume nustatymas
Vitamino D koncentracija kraujyje yra nustatoma išmatuojant 25(OH)D, kalcidiolio, koncentraciją serume. Laboratorijose yra matuojama bendroji 25(OH)D koncentracija, tačiau kai kuriose jų atskirai yra nustatomos ir vitaminų D2 ir D3 reikšmės. Svarbu prisiminti, kad kliniškai yra svarbiausia bendroji 25(OH)D koncentracijos serume reikšmė.
Išmatuojamas 25(OH)D koncentracijos serume lygis gali varijuoti priklausomai nuo laboratorijose naudojamų skirtingų tyrimo metodų, o tyrimo kintamumas yra vienas svarbiausių klausimų, kuris turi būti aptariamas siekiant priimti bendrą tarptautinį šio tyrimo atlikimo standartą (21, 22). Nuo 2010 metų tokia tarptautinė vitamino D standartizavimo programa buvo sukurta ir ją koordinuoja Nacionalinis standartų ir technologijų institutas, Gento universitetas ir Ligų kontrolės ir prevencijos centras (23). Tiksliausiai vitamino D koncentracija išmatuojama skystos chromatografijos ir tandeminės masės spektrometrijos metodu arba panašiu didelės talpos skysčių chromatografijos metodu, kai kartu naudojamasi Nacionalinio standartų ir technologijų instituto standartais (24, 25).
Optimalaus 25(OH)D kiekio nustatymo kriterijai
Yra keli kriterijai, pagal kuriuos nustatoma optimali serumo 25(OH)D koncentracija serume: didžiausias PTH slopinimas vitaminu D, tinkama inkstų 1,25-dihidroksivitamino D gamyba. Šiais procesais užtikrinama adekvati kalcio absorbcija žarnyne ir optimalus kalcio kiekis.
• Maksimalus PTH slopinimas. Sumažėjus 25(OH)D koncentracijai kraujyje, sumažėja ir kalcio absorbcija žarnyne, o kartu – kalcio koncentracija kraujyje. Dėl šios priežasties serumo PTH koncentracija padidėja ir pradedama stimuliuoti 25(OH)D konversija į 1,25-dihidroksivitaminą D, taip yra palaikoma kalcio absorbcija iš žarnyno. Manoma, kad tinkamas PTH slopinimas ir normali inkstų veikla vyksta esant didesnei nei 50 nmol/l vitamino D koncentracijai kraujyje.
• Sumažėjus 25(OH)D koncentracijai kraujyje, sumažėja substrato konversija į 1,25-dihidroksivitaminą net ir tada, kai yra pakankama PTH koncentracija kraujyje, todėl sumažėja kalcio absorbcija žarnyne. Nustatyta, kad šie procesai pradeda vykti 25(OH)D koncentracijai sumažėjus iki 11 nmol/l (26, 27).
Vitamino D norma ir trūkumo prevencija
Įvairių autorių duomenimis, normali vitamino D koncentracija svyruoja nuo 50–100 nmol/l iki 75–125 nmol/l. Bendru sutarimu, vitamino D koncentracija kraujyje laikoma normalia, kai siekia 75–100 nmol/l. Endokrinologų asociacija, Nacionalinis osteoporozės fondas, Amerikos geriatrų asociacija rekomenduoja palaikyti minimalią 75 nmol/l vitamino D koncentraciją serume, siekiant sumažinti griuvimų ir lūžių riziką (28). Saugios viršutinės vitamino D koncentracijos kraujyje normos ribos kol kas nėra nustatyta. Esama duomenų, kad didesnė nei 125 nmol/l koncentracija kraujyje gali būti susijusi su padidėjusia kaulų lūžių, tam tikrų rūšių (pvz., kasos ar prostatos) vėžio padidėjusia mirtingumo rizika.
Suaugusiesiems, kurie neturi galimybės būti saulėje, kasdien rekomenduojama suvartoti 600–800 TV vitamino D. Rekomenduojama kasdienė vitamino D dozė vaikams nuo 1 iki 18 metų, suaugusiesiems iki 70 metų ir nėščioms moterims – 600 TV.
Vyresniems asmenims, kurie dažniausiai būna uždarose patalpose, kitoms didesnės rizikos grupėms dažnai nustatoma kliniškai reikšminga vitamino D stoka, todėl šiems asmenims kasdien reikalinga vartoti didesnes vitamino D dozes. Vyresniems nei 70 metų asmenims rekomenduojama suvartoti po 800 TV vitamino D kasdien. Amerikos geriatrų asociacija ir Nacionalinis osteoporozės fondas rekomenduoja kiek didesnes vitamino D dozes – bent 800–1 000 TV kasdien asmenims, vyresniems nei 65 metai (29).
Vitamino D nepakankamumo gydymas
Vitamino D kiekis, reikalingas efektyviam vitamino D nepakankamumo gydymui, priklauso nuo bazinio 25(OH)D lygio, vitamino D absorbcijos pajėgumo, gebėjimo konvertuoti šį vitaminą kepenyse, tam tikrų genetinių veiksnių.
Pacientams, kuriems nustatomas sunkus vitamino D trūkumas (25(OH)D Pacientams, kuriems nustatoma 25–50 nmol/l 25(OH)D, gali būti skiriama 800–1 000 TV vitamino D kasdien. Tokiu atveju po 3 mėnesių reikėtų kartoti vitamino D koncentracijos serume tyrimą ir spręsti dėl tolesnės dozės.
Pacientams, kuriems nustatoma 50–75 nmol/l 25(OH)D, skiriama 600–800 TV kasdien.
Asmenims, kuriems išsivysčiusi malabsorbcija, vitamino D preparatų vartojimas ir gydymo trukmė priklauso nuo individualaus paciento vitamino D įsisavinimo. Tokiais atvejais gali būti skiriamos didelės 10 000–50 000 TV/d. dozės. Jeigu ir skiriant gydymą didelėmis dozėmis išlieka vitamino D nepakankamumas, gali būti skiriami hidroksilinto vitamino D metabolitai, kurie yra lengviau įsisavinami, kartu gali būti skiriama šviesos terapija.
Nėščiosios
Tiksli optimali vitamino D koncentracija kraujyje nėštumo metu nėra nustatyta, tačiau ji turi būti ne mažesnė nei 50 nmol/l. Kasdieniam vartojimui visoms reprodukcinio amžiaus, nėščioms ir maitinančioms moterims rekomenduojama suvartoti 600 TV/d. vitamino D kasdien (30).
Lėtinė inkstų liga
Pacientams, kurių glomerulų filtracijos greitis yra >30 ml/min. ir kuriems nėra pasireiškusio hiperparatiroidizmo, hiperfosfatemijos, gali būti skiriamos tokios pat dozės kaip ir asmenims, kuriems inkstų funkcija nėra sutrikusi.
Pirminis hiperparatiroidizmas
Šiems pacientams vitamino D skirti reikia atsargiai, nes gali išsivystyti hiperkalcemija ir hiperkalciurija.
Vitamino D preparatai
Įvairūs vitamino D preparatai ir metabolitai gali būti skiriami vitamino D nepakankamumo gydymui. Rekomenduojama vitamino D metabolitų dozė gali kisti priklausomai nuo paciento klinikinės būklės.
• Kalcidiolis (25(OH)D) yra tinkamas asmenims, sergantiems kepenų ligomis, nes papildomas 25-hidroksilinimas kepenyse jiems nėra reikalingas. Kalcidiolis yra labiau hidrofiliškas nei cholekalciferolis ar ergokalciferolis, todėl gali būti skiriamas esant specifinės būklėms, kai sutrinka riebalų įsisavinimas. Kalcidiolio veikimo pradžia yra greitesnė, o pusinė eliminacija trunka 2–3 savaites ir yra trumpesnė nei vitamino D3. Pacientams, sergantiems kepenų ligomis, gali būti skiriama 50–200 mcg/d. kalcidiolio (31).
• Kalcitriolis (1,25-dihidroskivitaminas D) efektyviausiai skiriamas pacientams, kurių kalcitriolio sintezė yra sumažėjusi (pvz., asmenims, sergantiems lėtinėmis inkstų ligomis, lėtiniu inkstų nepakankamumu). Kalcitrioliui būdinga greita veikimo pradžia ir tik 6 val. pusinės eliminacijos laikas. Kalcitriolio vartojimas yra susijęs su greitu hiperkalcemijos išsivystymu, todėl vartojant šį preparatą reikia stebėti kalcio koncentraciją serume.
• Dihidrotachisterolis yra funkcinis 1-alfa hidroksivitamino D ekvivalentas. Šiam preparatui reikalingas 25-hidroksilinimas kepenyse. Dihidrotachisteroliui būdinga greita veikimo pradžia ir trumpas veikimo laikas, terapinės indikacijos tokios pat kaip ir kalcitriolio.
Diskutuojama, kokios vitamino D formos tinkamiausios vartoti kaip maisto papildą. Šiuo metu dažniausiai siūloma vartoti cholekaciferolį (D3) arba ergokalciferolį (D2). Siūloma teikti pirmenybę cholekalciferoliui, o jei tokios galimybės nėra – skirti ergokalciferolį. Vienoje metaanalizėje nustatyta, kad, palyginti pacientų grupes, kurios dėl panašaus lygio vitamino D nepakankamumo buvo gydytos skirtingomis vitamino D formomis, cholekalciferolis efektyviau ir kliniškai reikšmingiau padidino vitamino D koncentraciją serume nei ergokalciferolis (vidutinis skirtumas – 15,23 nmol/l) (32).
Gydymo vitamino D preparatais stebėjimas
Vitamino D preparatais gydant vitamino D nepakankamumą, po 3–4 mėnesių nuo gydymo pradžios tikslinga kartoti vitamino D koncentracijos serume tyrimą. Nepasiekus tikslinės vitamino D koncentracijos, gali reikėti padidinti vartojamą vitamino D dozę. Pacientams, kuriems vartojant vitamino D papildus šio vitamino koncentracija serume nepadidėja, tikslinga nustatyti antikūnų prieš audinių transglutaminazes buvimą, siekiant įvertinti dėl galimos celiakijos.
Nepageidaujami vitamino D preparatų reiškiniai
Siekiant išvengti vitamino D perdozavimo, prieš skiriant ir pradedant vartoti vitamino D preparatus, svarbu įsitikinti, kad pacientas nevartoja kitų multivitaminų ar maisto papildų su vitaminu D.
Išsivysčius D toksiškumui, dažniausiai pasireiškia hiperkalciurija ir hiperkalcemija, tačiau šie požymiai atsiranda tik pasiekus 220 nmol/l 25(OH)D koncentraciją (33). Rekomenduojama didžiausia saugi vitamino dozė siekia 4 000 TV/d. (34).
Kalcio svarba
19–70 metų pacientai per dieną su maistu ir maisto papildais turėtų gauti apie 1 000 mg kalcio. 51–70 metų moterims ir visiems asmenims, vyresniems nei 71 metai, reikalinga kiek didesnė kalcio dozė – 1 200 mg/d. (34). Didžiausias leistinas kalcio kiekis svyruoja nuo 2 000 iki 2 500 mg/d. Individualiais atvejais, pavyzdžiui, esant malabsorbcijai, kalcio gali būti skiriama ir daugiau nei 4 000 mg/d.
UVB spindulių ekspozicija
Dirbtinių UVB spindulių poveikis naudojant soliariumų ar panašias lempas gali būti efektyvus didinant ir / ar palaikant serumo 25(OH)D koncentraciją (35). Kadangi iki šiol nėra nustatyta saugi rekomenduojama UVB spindulių dozė, dirbtinių UVB spindulių šaltiniai nėra naudojami ar rekomenduojami gydant vitamino D nepakankamumą (36). Tiesa, galima taikyti išimtis pacientams, kuriems išlieka didelis vitamino D nepakankamumas skiriant maksimalias vitamino D preparatų dozes (34).
Apibendrinimas
• Vitamino D hipovitaminozės pandemija siejama su kintančiu žmonių gyvenimo būdu ir įvairiais išoriniais veiksniais, dėl kurių labai sumažėja lauke ir saulės spinduliuose praleidžiamas laikas.
• Vitamino D preparatų vartojimas yra siejamas su kliniškai reikšmingai sumažėjusiu asmenų mirtingumu. Atliekami įvairūs moksliniai tyrimai kaskart pateikia daugiau duomenų apie galimą vitamino D teigiamą poveikį gydant onkologines, kradiovaskulines, autoimunines, užkrečiamąsias ligas, depresijos prevencijai ar gydymui.
• Vitamino D nepakankamumo prevencijai 1–18 metų vaikams, suaugusiesiems iki 70 metų ir nėščioms moterims rekomenduojama kasdien suvartoti po 600 TV/d. vitamino D. Asmenims nuo 70 metų rekomenduojama suvartoti po 800 TV kasdien.
• Esant nustatytam vitamino D nepakankamumui, reikalinga vitamino D dozė parenkama individualiai, priklausomai nuo nustatyto bazinio 25(OH)D lygio, vitamino D absorbcijos pajėgumo, gebėjimo konvertuoti šį vitaminą kepenyse, inkstų funkcijos pajėgumo.
• Siūloma teikti pirmenybę cholekalciferoliui, o jei tokios galimybės nėra – skirti ergokalciferolį.
Leidinys "Internistas" Nr. 4- 5 2018 m.
Literatūra:
1. Holick MF. Vitamin D deficiency. N Engl J Med. 2007;357:266–81.
2. Melamed ML, Michos ED, Post W, Astor B. 25-hydroxyvitamin D levels and the risk of mortality in the general population. Arch Intern Med. 2008;168:1629–37.
3. Autier P, Gandini S. Vitamin D supplementation and total mortality: A meta-analysis of randomized controlled trials. Arch Intern Med. 2007;167:1730–7.
4. Webb AR, Kline L, Holick MF. Influence of season and latitude on the cutaneous synthesis of vitamin D3: exposure to winter sunlight in Boston and Edmonton will not promote vitamin D3 synthesis in human skin. J Clin Endocrinol Metab 1988;67:373.
5. Bouillon R, Van Schoor NM, Gielen E, et al. Optimal vitamin D status: a critical analysis on the basis of evidence-based medicine. J Clin Endocrinol Metab 2013; 98:E1283.
6. Valcour A, Blocki F, Hawkins DM, Rao SD. Effects of age and serum 25-OH-vitamin D on serum parathyroid hormone levels. J Clin Endocrinol Metab 2012; 97:3989.
7. Garg MK, Tandon N, Marwaha RK, et al. The relationship between serum 25-hydroxy vitamin D, parathormone and bone mineral density in Indian population. Clin Endocrinol (Oxf) 2014; 80:41.
8. LeBoff MS, Kohlmeier L, Hurwitz S, et al. Occult vitamin D deficiency in postmenopausal US women with acute hip fracture. JAMA 1999; 281:1505.
9. Wang L, Song Y, Manson JE, et al. Circulating 25-hydroxy-vitamin D and risk of cardiovascular disease: a meta-analysis of prospective studies. Circ Cardiovasc Qual Outcomes 2012; 5:819.
10. Dawson-Hughes B, Harris SS, Krall EA, Dallal GE. Effect of calcium and vitamin D supplementation on bone density in men and women 65 years of age or older. N Engl J Med 1997; 337:670.
11. Chapuy MC, Pamphile R, Paris E, et al. Combined calcium and vitamin D3 supplementation in elderly women: confirmation of reversal of secondary hyperparathyroidism and hip fracture risk: the Decalyos II study. Osteoporos Int 2002; 13:257.
12. Trivedi DP, Doll R, Khaw KT. Effect of four monthly oral vitamin D3 (cholecalciferol) supplementation on fractures and mortality in men and women living in the community: randomised double blind controlled trial. BMJ 2003; 326:469.
13. Sanders KM, Stuart AL, Williamson EJ, et al. Annual high-dose oral vitamin D and falls and fractures in older women: a randomized controlled trial. JAMA 2010; 303:1815.
14. Bauer SR, Hankinson SE, Bertone-Johnson ER, Ding EL. Plasma vitamin D levels, menopause, and risk of breast cancer: dose-response meta-analysis of prospective studies. Medicine (Baltimore) 2013; 92:123.
15. Ahn J, Peters U, Albanes D, et al. Serum vitamin D concentration and prostate cancer risk: a nested case-control study. J Natl Cancer Inst 2008; 100:796.
16. Ponsonby AL, McMichael A, van der Mei I. Ultraviolet radiation and autoimmune disease: insights from epidemiological research. Toxicology 2002; 181-182:71.
17. Martineau AR, Jolliffe DA, Hooper RL, et al. Vitamin D supplementation to prevent acute respiratory tract infections: systematic review and meta-analysis of individual participant data. BMJ 2017; 356:i6583.
18. Mathieu C, Gysemans C, Giulietti A, Bouillon R. Vitamin D and diabetes. Diabetologia 2005; 48:1247.
19. Ozfirat Z, Chowdhury TA. Vitamin D deficiency and type 2 diabetes. Postgrad Med J 2010; 86:18.
20. Aghajafari F, Nagulesapillai T, Ronksley PE, et al. Association between maternal serum 25-hydroxyvitamin D level and pregnancy and neonatal outcomes: systematic review and meta-analysis of observational studies. BMJ 2013; 346:f1169.
21. Holmes EW, Garbincius J, McKenna KM. Analytical variability among methods for the measurement of 25-hydroxyvitamin D: still adding to the noise. Am J Clin Pathol 2013; 140:550.
22. Sempos CT, Vesper HW, Phinney KW, et al. Vitamin D status as an international issue: national surveys and the problem of standardization. Scand J Clin Lab Invest Suppl 2012; 243:32.
23. Binkley N, Dawson-Hughes B, Durazo-Arvizu R, et al. Vitamin D measurement standardization: The way out of the chaos. J Steroid Biochem Mol Biol 2017; 173:117.
24. Tai SS, Bedner M, Phinney KW. Development of a candidate reference measurement procedure for the determination of 25-hydroxyvitamin D3 and 25-hydroxyvitamin D2 in human serum using isotope-dilution liquid chromatography-tandem mass spectrometry. Anal Chem 2010; 82:1942.
25. Hoofnagle AN, Eckfeldt JH, Lutsey PL. Vitamin D-Binding Protein Concentrations Quantified by Mass Spectrometry. N Engl J Med 2015; 373:1480.
26. Need AG, O'Loughlin PD, Morris HA, et al. Vitamin D metabolites and calcium absorption in severe vitamin D deficiency. J Bone Miner Res 2008; 23:1859.
27. Lips P. Vitamin D deficiency and secondary hyperparathyroidism in the elderly: consequences for bone loss and fractures and therapeutic implications. Endocr Rev 2001; 22:477.
28. Holick MF, Binkley NC, Bischoff-Ferrari HA, et al. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab 2011; 96:1911.
29. American Geriatrics Society Workgroup on Vitamin D Supplementation for Older Adults. Recommendations abstracted from the American Geriatrics Society Consensus Statement on vitamin D for Prevention of Falls and Their Consequences. J Am Geriatr Soc 2014; 62:147.
30. Institute of Medicine. Report at a Glance, Report Brief: Dietary reference intakes for calcium and vitamin D, released 11/30/2010. http://www.iom.edu/Reports/2010/Dietary-Reference-Intakes-for-Calcium-and-Vitamin-D/Report-Brief.aspx (Accessed on December 01, 2010).
31. Basha B, Rao DS, Han ZH, Parfitt AM. Osteomalacia due to vitamin D depletion: a neglected consequence of intestinal malabsorption. Am J Med 2000; 108:296.
32. Tripkovic L, Lambert H, Hart K, et al. Comparison of vitamin D2 and vitamin D3 supplementation in raising serum 25-hydroxyvitamin D status: a systematic review and meta-analysis. Am J Clin Nutr 2012; 95:1357.
33. Gertner JM, Domenech M. 25-Hydroxyvitamin D levels in patients treated with high-dosage ergo- and cholecalciferol. J Clin Pathol 1977; 30:144
34. Institute of Medicine. Report at a Glance, Report Brief: Dietary reference intakes for calcium and vitamin D, released 11/30/2010. http://www.iom.edu/Reports/2010/Dietary-Reference-Intakes-for-Calcium-and-Vitamin-D/Report-Brief.aspx (Accessed on December 01, 2010).
35. Datta P, Bogh MK, Olsen P, et al. Increase in serum 25-hydroxyvitamin-D3 in humans after solar exposure under natural conditions compared to artificial UVB exposure of hands and face. Photochem Photobiol Sci 2012; 11:1817.
36. Dawe RS. There are no 'safe exposure limits' for phototherapy. Br J Dermatol 2010; 163:209.

